Отдаленные акушерские и перинатальные последствия искусственного прерывания беременности. Взгляд 2025-2026.
Раньше врачи беспокоились только о том, что происходит сразу после аборта (кровотечения, инфекции). Сегодня доказательная медицина смотрит дальше — на статистику отдаленных последствий. Осложнения абортов проявляются спустя годы, когда женщина решает родить желанного ребенка. Главная угроза — экстремально ранние преждевременные роды, которые часто приводят к детской инвалидности (ДЦП, проблемы со зрением и слухом).
На чем основаны выводы?
Ученые проанализировали данные за 2018–2025 годы из крупнейших баз (США, Великобритания, Россия). Самыми точными стали сравнения братьев и сестер: ученые сопоставляли показатели детей, рожденных одной и той же женщиной до и после сделанного ею аборта. Это позволило исключить влияние генетики или образа жизни — роль играл только сам факт вмешательства. Выводы подтвердились и аналогичными исследованиями в Китае, где наблюдали за тысячами женщин.
Анализировались публикации из баз данных PubMed, Cochrane Library, Embase, а также клинические руководства ведущих профессиональных сообществ:
— Royal College of Obstetricians and Gynaecologists (RCOG, Великобритания);
— American College of Obstetricians and Gynecologists (ACOG, США);
— Society for Maternal-Fetal Medicine (SMFM, США);
— Российское общество акушеров-гинекологов (РОАГ).
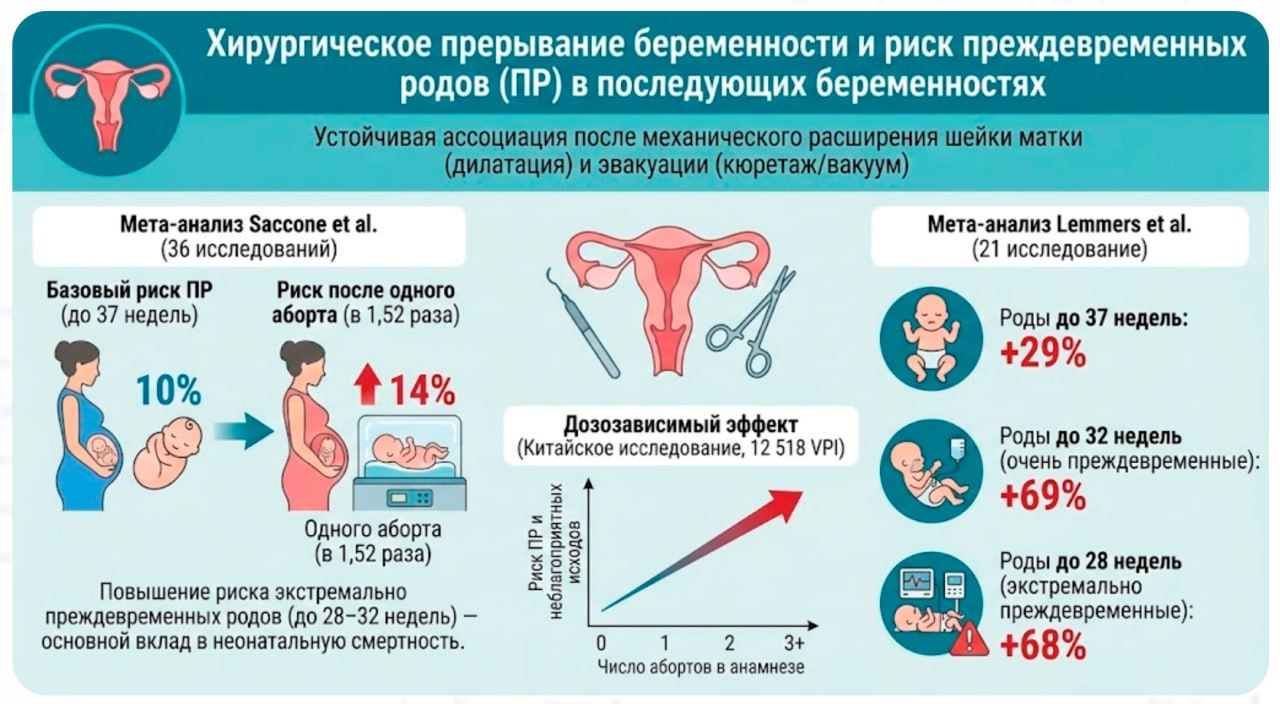
Риски преждевременных родов
Хирургическое вмешательство — самый серьезный фактор риска.
Даже один аборт увеличивает риск преждевременных родов (до 37 недель) на 29% (в 1,5 раза). Если в среднем этот риск составляет 10%, то после аборта он возрастает до 14%.
Риск очень ранних родов (до 32 недель) возрастает на 69%.
Риск экстремально ранних родов (до 28 недель) — на 68%. Именно они чаще всего заканчиваются гибелью младенца или тяжелой инвалидностью.
Чем больше абортов было сделано, тем выше риск.
Почему так происходит?
При хирургическом аборте (чистке) врач принудительно расширяет шейку матки инструментами. Это наносит механическую травму цервикальной ткани, повреждая её природную эластичность. В следующий раз, когда матка начнет расти, ослабленная шейка может не выдержать давления и раскрыться раньше срока. Это называется истмико-цервикальная недостаточность (ИЦН).
Инструменты, которыми делают аборт, могут занести бактерии из влагалища в стерильную полость матки. Даже если нет сильного воспаления сразу, эта инфекция может тлеть годами. При следующей беременности она может вызвать воспаление, которое спровоцирует роды раньше времени.
Медикаментозный аборт (таблетки): его долго считали абсолютно безопасным, но свежие данные показывают: он может влиять на то, как в будущем будет прикрепляться плацента.
Высказывается гипотеза о том, что кюретаж нарушает целостность эндометриально-миометрального интерфейса, что может приводить к сенсибилизации материнского организма к отцовским антигенам (особенно при Rh-конфликте без профилактики) или нарушению формирования толерантности в последующих беременностях.
Что это значит? Существует версия, что кюретаж повреждает естественную защитную прослойку между эндометрием и миометрием. Это может привести к «сенсибилизации» материнского организма — по сути, к состоянию, когда иммунитет начинает реагировать как на чужеродный элемент на гены, унаследованные ребенком от отца (что особенно опасно при резус-конфликте без соответствующей профилактики). Это также может повлиять на способность организма матери принимать и поддерживать новую беременность.
Медикаментозное прерывание беременности традиционно считается наиболее щадящим методом прерывания беременности, так как оно исключает механическую травму. Однако, если процедура осложняется кровотечением или неполным изгнанием плодного яйца (2-10%) и требует последующего инструментального кюретажа, риск преждевременных родов резко возрастает до уровня хирургического аборта.
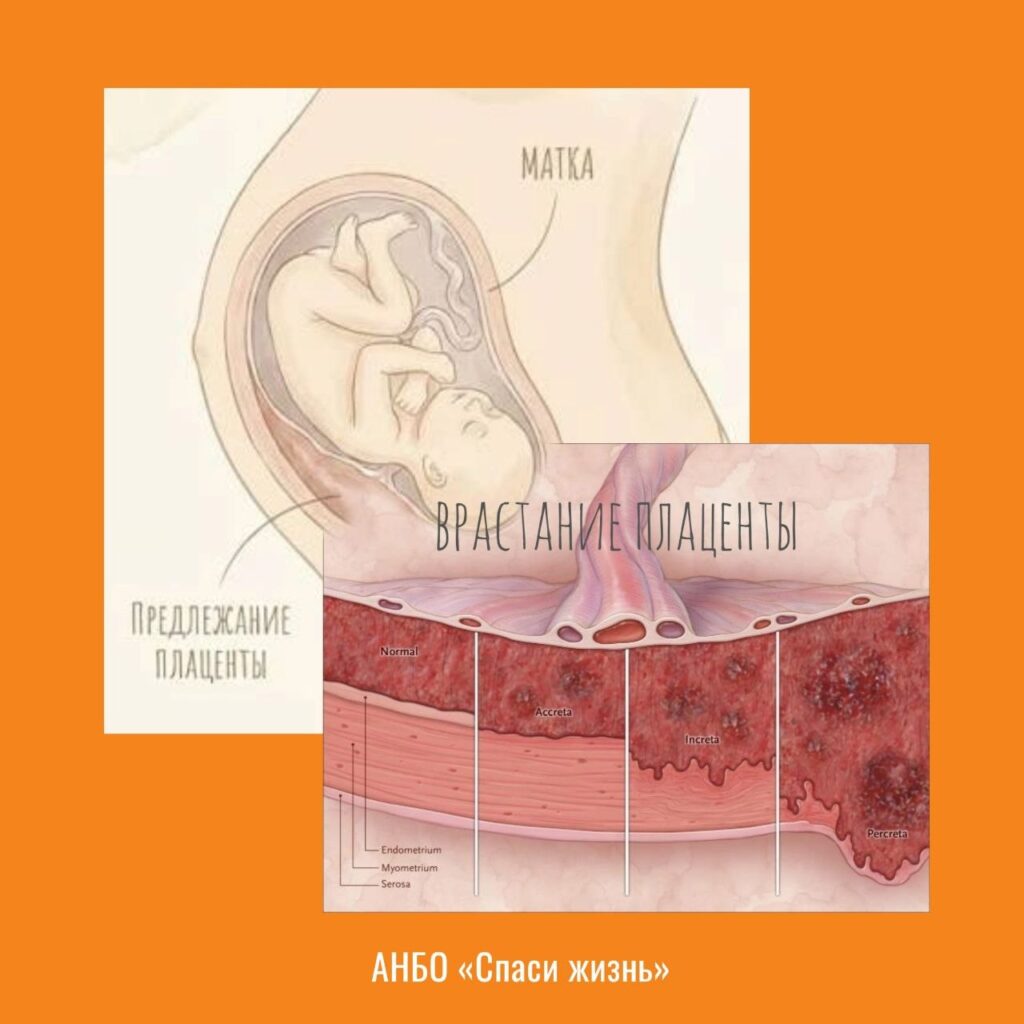
Одной из самых серьезных проблем после абортов в анамнезе является нарушение инвазии трофобласта (процесса внедрения клеток эмбриона в стенку матки). Это приводит к патологиям расположения и прикрепления плаценты. Мета-анализы подтверждают умеренную, но статистически значимую связь между анамнезом абортов и предлежанием плаценты: риск возрастает в 1.3–1.7 раза.
Повреждение эндометрия при кюретаже создает микрорубцы. При следующей беременности бластоциста (зародыш на стадии прикрепления) «избегает» этих поврежденных участков и мигрирует в нижние отделы матки, где васкуляризация (снабжение ткани сосудами и кровью) сохранена лучше. Так формируется неправильное положение плаценты.
Спектр приращения плаценты (Placenta Accreta Spectrum — PAS)
PAS включает состояния, характеризующиеся патологической инвазией ворсин хориона в миометрий (то есть глубоким врастанием плаценты в мышечный слой матки).
Главной причиной развития спектра приращения плаценты ученые считают феномен «дефектной децидуализации». В норме при наступлении беременности слизистая матки превращается в децидуальную оболочку (особый функциональный слой, который служит защитным барьером). Задача этого слоя — контролировать глубину инвазии трофобласта (прорастания клеток эмбриона). Этот сложный процесс регулируется балансом матриксных металлопротеиназ (ферментов, которые «разрыхляют» ткани, чтобы пропустить зародыш) и их ингибиторов (веществ-блокаторов, которые вовремя останавливают этот процесс). Механическая травма базального слоя эндометрия, особенно при глубоком кюретаже, приводит к появлению фиброза (замещению здоровой ткани рубцом). В результате слой Нитабуха (защитный белковый барьер, разделяющий ткани матери и плода) — просто не образуется.
При следующей беременности клетки плаценты, не встречая должного сопротивления со стороны защитного слоя, буквально «прошивают» слизистую насквозь. Они врастают напрямую в миометрий (мышечный слой матки), добираясь до крупных сосудов, что превращает обычное родоразрешение в жизнеугрожающую ситуацию с перспективой удаления матки.
Исследование, охватившее более 7 миллионов пациенток, показало, что любые внутриматочные вмешательства являются независимым фактором риска развития PAS. Риск становится критическим, если у женщины уже было кесарево сечение и в анамнезе присутствуют аборты. Женщины с историей абортов имеют более высокий риск PAS даже при отсутствии рубца на матке.
Фармацевтический аборт во втором триместре и позже
Исследование «Исходы беременности после абортов во втором триместре: сравнение медицинского и хирургического лечения. Историческое когортное исследование» выявило парадоксальную закономерность: медикаментозный аборт во 2 триместре и позже чаще ведет к задержке частей плаценты в матке при последующей беременности. Исследование Van Gils et al.,2025 так же указывает на то, что медикаментозное прерывание во втором триместре может быть ассоциировано с более высокой частотой плацентарных осложнений в будущем, чем хирургическое. Учёные выделяют две возможные причины:
- Вялотекущее воспаление. На поздних сроках при приеме таблеток чаще происходит неполное очищение матки, что вызывает скрытое воспаление и мешает нормальному восстановлению слизистой.
- Цитокиновый дисбаланс. Высокие дозы внешних простагландинов могут нарушать работу рецепторов в матке. Это приводит к дисрегуляции инвазии трофобласта (сбою контроля над тем, как глубоко плацента проникает в стенку матки).
Связь между сделанными абортами и последующим риском самопроизвольного выкидыша — тема активных научных споров. Исследование Pregnancy Outcome Sequence (POS) выявило четкую зависимость: чем больше абортов было в анамнезе у женщины, тем выше риск потерять следующую беременность.
Почему так происходит?
Основными виновниками последующих выкидышей после абортов считаются: хронический эндометрит, синехии полости матки (синдром Ашермана) и ИЦН. И хотя современные методы аборта редко приводят к полной окклюзии труб или тотальному синдрому Ашермана, субклинические воспалительные процессы могут снижать фертильность. Риск вторичного бесплодия считается низким при неосложненном аборте, но возрастает при наличии пост-абортных инфекционных осложнений (ВЗОМТ).
Перинатальные и неонатальные исходы
Осложнения, возникающие у матери (ПР, плацентарная недостаточность), напрямую транслируются в неблагоприятные исходы для новорожденного.
Низкая масса тела и задержка роста у ребенка
Мета-анализы демонстрируют, что женщины с 3 и более абортами имеют статистически значимо более высокий риск рождения детей с очень низкой массой тела (VLBW, <1500 г). Однако данные в отношении задержки роста плода (SGA — small for gestational age) при доношенной беременности противоречивы. Ряд исследований не находит прямой связи, предполагая, что низкая масса тела обусловлена именно сокращением срока гестации, а не нарушением плацентарной перфузии. Тем не менее, повреждение сосудистой сети эндометрия может вносить вклад в формирование плацентарной недостаточности.
Так же дети, рожденные преждевременно от матерей с отягощенным абортным анамнезом, подвержены классическому спектру осложнений недоношенности, причем тяжесть этих состояний коррелирует с числом абортов у матери.
Детский церебральный паралич (ДЦП)
ДЦП тесно связан с недоношенностью. Поскольку индуцированный аборт достоверно повышает риск экстремально преждевременных родов (до 28 нед.), он опосредованно увеличивает популяционную частоту ДЦП. Исследования показывают, что стратегии снижения числа ПР (в том числе через снижение числа травматичных абортов) приводят к снижению заболеваемости ДЦП. При этом прямого токсического влияния факта аборта на мозг плода в следующей доношенной беременности не выявлено.
Расстройства аутистического спектра (РАС)
Ранее высказывались гипотезы о связи РАС с абортами через механизмы иммунного ответа матери (антитела к мозговой ткани плода). Некоторые масштабные исследования последних лет её опровергают.
Анализ доказательной базы 2018–2025 гг. позволяет сделать следующие ключевые выводы для клинической практики:
Иерархия риска. Искусственный аборт является значимым, модифицируемым фактором риска акушерских осложнений. Степень риска варьирует от минимальной (однократный медикаментозный аборт в I триместре) до высокой (повторные хирургические аборты, D&C).
Преждевременные роды. Существует четкая причинно-следственная связь между хирургическими абортами и последующими ПР. Механическая травма шейки матки является основным патогенетическим звеном, что диктует необходимость отказа от агрессивной дилатации в пользу фармакологической подготовки шейки матки.
Плацентарные катастрофы. Анамнез абортов (как хирургических, так и медикаментозных во II триместре) достоверно повышает риск аномалий прикрепления плаценты (PAS) за счет дефектной децидуализации. Это требует пересмотра протоколов УЗИ-скрининга у данной когорты пациенток.
Здоровье детей. Неблагоприятные исходы для потомства (РДС, ВЖК, ДЦП) обусловлены недоношенностью. Прямой связи между абортом и аутизмом в данном исследовании не выявлено.
Стратегия. Врачи-клиницисты должны рассматривать анамнез абортов как маркер высокого риска ИЦН и плацентарной патологии.
Источник: ТГ канал «АНО Спаси Жизнь»